L’incontinenza femminile è un problema molto diffuso, e purtroppo viene ancora troppo spesso considerato come una normalità nella vita di una donna. Esiste ancora la convinzione diffusa che, a partire dal parto, sia normale e accettabile che si verifichino piccole perdite di urina. Quando pongo alle donne che vengono da me per la fisioterapia la fatidica domanda: “Le capita mai di avere perdite di urina?”, la risposta spesso è: “No, assolutamente… forse, mi capita solo qualche volta se faccio uno sforzo eccessivo o se tossisco, ma non sempre.” Ecco, voglio sottolineare che questo NON è assolutamente da considerarsi normale. Anche solo “qualche volta” è sufficiente per considerare la situazione non fisiologica; è quindi fondamentale indagare la condizione con una valutazione accurata, perché, vi assicuro, nella maggior parte dei casi è possibile risolvere il problema con un programma ben strutturato.
Durante l’incontro della scorsa settimana, in cui abbiamo trattato l’argomento cistite e candidosi, abbiamo esaminato insieme un interessante grafico con le linee guida internazionali per la gestione di questi problemi. Oggi vorrei mostrarti lo stesso schema, ma riferito alla gestione dell’incontinenza femminile. Lo esamineremo insieme, passo dopo passo.
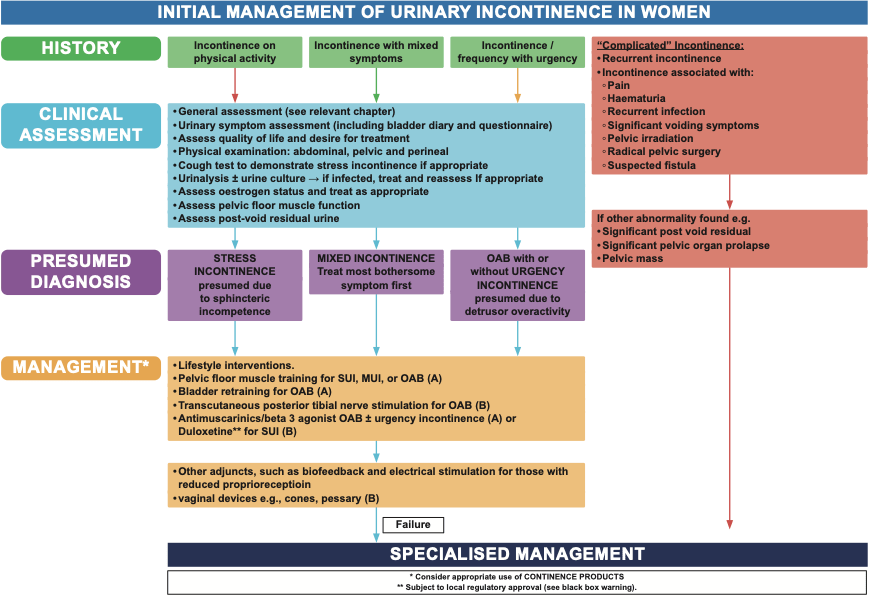
Come primo passo abbiamo in verde i 3 principali gruppi di incontinenza femminile:
- incontinenza durante l’attività fisica (spesso definita stress incontinence), ovvero perdite di pipì che si verificano durante sforzi fisici di piccola o grande entità, dallo starnuto e la risata all’attività sportiva.
- incontinenza con segni misti (urgenza e stress), ovvero situazioni come la precedente, ma alla quale si aggiunge l’insorgenza improvvisa dello stimo di dove far pipì e necessità di svuotare subito la vescica
- incontinenza con frequenza e urgenza (vescica iperattiva), ovvero situazioni in cui si ha la necessità di far pipì molto spesso con anche l’urgenza di svuotare la vescica.
Il quarto gruppo, che vedi in rosso, è invece quello dell’incontinenza complicata, ovvero condizioni particolari in cui troviamo l’incontinenza ricorrente e l’incontinenza associata a: dolore, ematuria (perdite di sangue), infezioni ricorrenti, sintomi da svuotamento (ovvero durante la minzione), etc.
Come secondo step, troviamo la valutazione clinica che comprende:
- la valutazione generale
- La valutazione dei sintomi urinari con questionari e diario vescicale
- Valutazione della qualità di vita e, punto molto importante, cosa la persona si aspetta dal trattamento
- Valutazione fisica: addominale, pelvica e perineale
- Stress test con il colpo di tosse
- Esame delle urine
- Valutazione dei livelli ormonali se necessario
- Valutazione dei muscoli del pavimento pelvico
- Valutazione del residuo post minzionale, ovvero se rimane pipì in vescica
A questo punto arriviamo al riquadro viola che rappresenta le diagnosi presunte:
- Incontinenza da stress presumibilmente da incompetenza sfinterica, ovvero dovuta ad uno scorretto funzionamento dello sfintere
- Incontinenza mista, si considerano prima i sintomi più fastidiosi
- Vescica iperattiva (OAB) con o senza incontinenza da urgenza presumibilmente dovuta a iperattività del detrusore, ovvero il muscolo che “spreme” la vescica per lo svuotamento
Nel box giallo, invece, arriviamo ai trattamenti:
- interventi sullo stile di vita (alimentazione, attività fisica, idratazione etc.)
- Rinforzo del pavimento pelvico
- Ginnastica vescicale per l’iperattività vescicale, ovvero stabilire ogni quanto tempo andare a fare pipì aumentarlo in maniera stabilita, impara strategie che aiutino nel trattenere la pipì più tempo.
- Terapia farmacologica
In caso di necessità si possono aggiungere:
- biofeedback (esercizi di consapevolezza guidati) e elettrostimolazione in caso di scarso controllo del comando
- Supporti vaginali come coni o pessari
In caso di fallimento di queste procedure, è necessario un approccio specialistico di secondo livello.
Cosa considero particolarmente importante di questo schema? Mostrarti che il primo approccio a tutte le forme di incontinenza è sempre multifattoriale. Si basa su accorgimenti nella vita quotidiana e sull’esercizio guidato, nient’altro. Per questo motivo, nel primo incontro, spiego sempre alle mie pazienti perché non raccomando come trattamento iniziale l’elettrostimolazione. Come puoi vedere, nelle linee guida, l’elettrostimolazione è menzionata solo verso la fine, come eventuale complemento al trattamento. Per molte donne, l’idea della fisioterapia del pavimento pelvico è ancora fortemente legata all’uso della sonda vaginale e della corrente, ma non è necessariamente così. Molti anni fa lo era, ma questo perché sapevamo davvero poco su questi argomenti, ora, grazie a tutti gli studi condotti, disponiamo di molte più informazioni che ci permettono di costruire programmi riabilitativi più efficaci.
Quindi, se hai anche solo piccole perdite, non sottovalutare la condizione. Contatta un professionista ed esegui una valutazione per capire quale sia l’approccio migliore per te.
La dottoressa solare.
L’immagine è tratta dalle raccomandazioni della ICS per il 2023







Lascia un commento